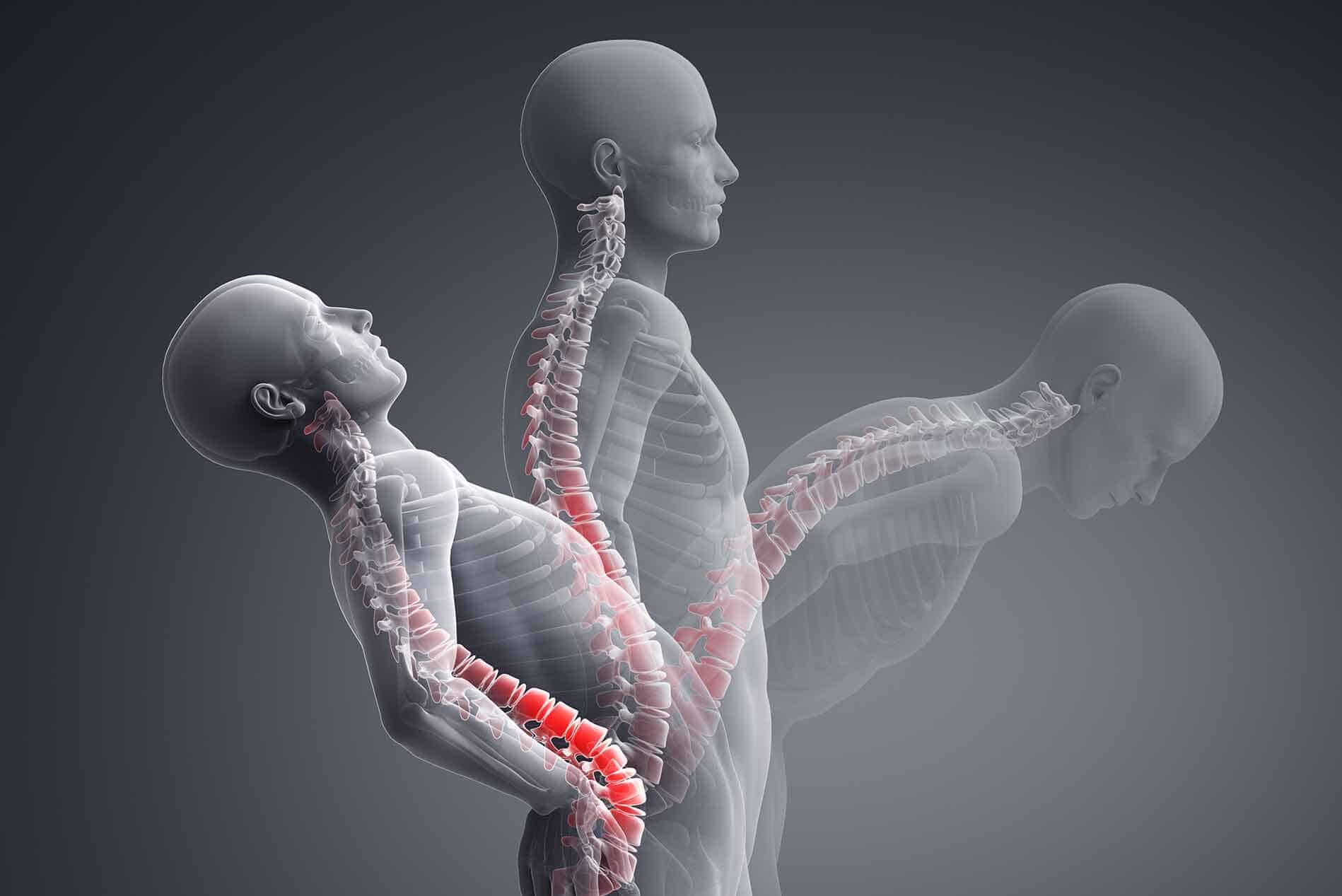
Одна из самых частых, но при этом недооценённых причин боли в спине и шее — фасеточный синдром. Многие пациенты убеждены, что источник боли обязательно связан с «грыжей», «защемлением нерва» или «смещением позвонков». Однако нередко проблема находится гораздо ближе — в небольших суставах самого позвоночника.
Что это такое?

Фасеточные суставы — это парные суставы, соединяющие позвонки между собой сзади. Они направляют движение позвоночника, ограничивают чрезмерную подвижность и несут часть нагрузки при наклонах, поворотах и разгибании. Как и любые суставы в организме, они имеют хрящ, капсулу, синовиальную оболочку и нервные окончания, способные генерировать боль.
Когда капсула фасеточного сустава раздражается или воспаляется — из-за возрастных изменений, перегрузки, травмы или нестабильности — возникает характерный болевой синдром. Это и называют фасеточным синдромом или фасеточной артропатией.
Насколько это распространено
По данным клинических обзоров, более половины случаев фасеточной боли приходится на шейный отдел — около 55 процентов. В поясничном отделе доля составляет примерно треть случаев. Это делает фасеточные суставы одним из ключевых источников боли в позвоночнике.
У пожилых людей признаки дегенерации фасеточных суставов обнаруживаются очень часто — у 85–90 процентов. Однако наличие изменений на снимках не всегда означает наличие боли. В то же время сегодня фасеточный синдром всё чаще диагностируют и у молодых людей. Причинами могут быть генетические особенности строения суставов, высокая механическая нагрузка, гипермобильность или малоподвижный образ жизни с эпизодическими перегрузками.
Как проявляется фасеточная боль
Боль при фасеточном синдроме имеет достаточно характерные черты, хотя может маскироваться под другие проблемы позвоночника. Чаще всего она локализуется с одной стороны и ощущается глубоко, как будто «внутри» спины или шеи.
Иногда боль распространяется в ягодицу или верхнюю часть бедра, что может создавать иллюзию поражения межпозвонкового диска. Однако в отличие от истинной радикулопатии, такая боль практически никогда не опускается ниже колена и не сопровождается выраженным онемением или слабостью.
Типичным является усиление боли при разгибании позвоночника, поворотах корпуса или наклоне назад. Давление на область сустава также может воспроизводить неприятные ощущения.
В клинической практике часто используют манёвр Кемпа — сочетание разгибания, бокового наклона и поворота, которое нагружает фасеточные суставы и провоцирует характерную боль.
Нередко пациенты жалуются на утреннюю скованность или усиление боли после длительного сидения или стояния. После начала движения дискомфорт постепенно уменьшается.
Почему боль сильнее утром
Многие отмечают, что самые неприятные ощущения возникают сразу после пробуждения. Это связано не с «застуженной спиной» или «неправильной позой», а с особенностями работы суставов во время сна.

Ночью позвоночник долго находится в относительной неподвижности. Внутрисуставное давление может повышаться, обмен жидкости в суставе замедляется, а рецепторы боли становятся более чувствительными. Одновременно мышцы-стабилизаторы расслабляются и хуже контролируют положение позвонков. Когда человек встаёт и начинает двигаться, сустав после длительного покоя внезапно включается в работу. Капсула растягивается, поверхности начинают скользить друг относительно друга — и возникает характерная тупая или колющая боль. По мере того как движение продолжается, циркуляция жидкости улучшается, мышцы активируются, и дискомфорт уменьшается.
Именно поэтому важным диагностическим признаком считается ситуация, когда утренняя боль проходит после лёгкой активности или «разхаживания».
Почему фасетки начинают болеть
Причин может быть несколько, и часто они сочетаются. С возрастом суставной хрящ истончается, капсула становится менее эластичной, появляются костные разрастания. Это естественная часть старения, но у одних людей она сопровождается болью, а у других — нет.
Перегрузка также играет большую роль. Повторяющиеся движения разгибания и ротации, тяжёлый физический труд, силовые тренировки с неправильной техникой или длительное пребывание в статических позах могут увеличивать давление на фасеточные суставы.
Дополнительными факторами могут быть гипермобильность, слабость мышц-стабилизаторов, травмы и особенности анатомии. Иногда боль возникает после резкого увеличения нагрузки, длительного периода без движения или эпизода неловкого движения.

Как отличить от грыжи диска
Фасеточный синдром часто путают с дискогенной болью, потому что симптомы могут перекрываться. Однако есть важные отличия. При фасеточной боли редко бывает выраженное онемение, покалывание или слабость в ноге или руке. Боль чаще локальная, усиливается при разгибании и уменьшается при сгибании.
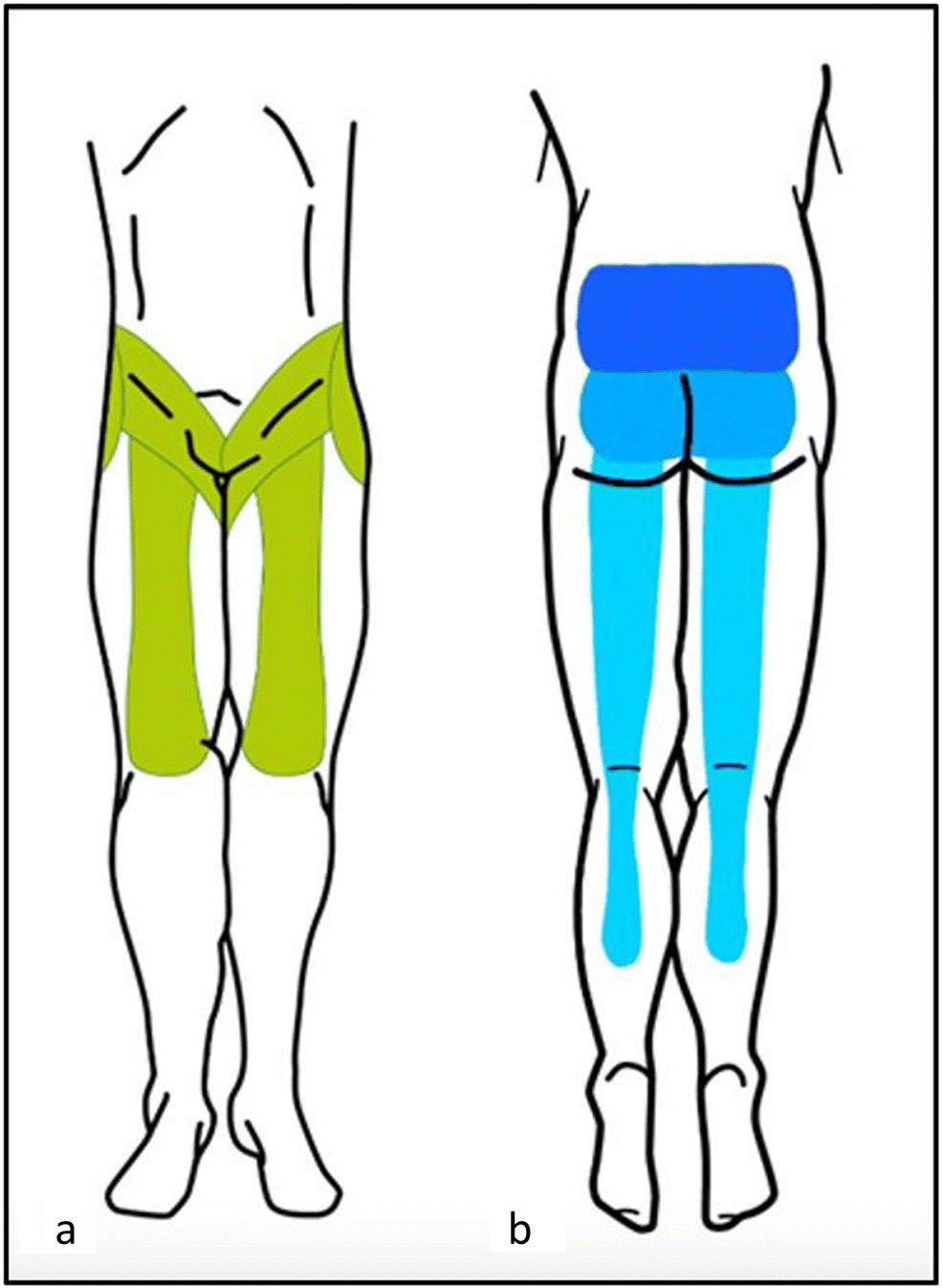
При поражении диска, наоборот, нередко усиливаются симптомы при наклоне вперёд, кашле или натуживании, а боль может распространяться по ходу нерва далеко вниз по конечности.
Окончательный диагноз обычно ставится на основании клинической картины и, при необходимости, диагностических блокад суставов.
Лечение: почему оно обычно простое
Несмотря на пугающее название, фасеточный синдром в большинстве случаев не требует сложных вмешательств. Основой лечения является восстановление нормального движения и снижение избыточной нагрузки на суставы. Регулярная физическая активность улучшает питание хряща, нормализует работу мышц и снижает чувствительность болевых рецепторов. Специально подобранные упражнения помогают укрепить стабилизаторы позвоночника и распределить нагрузку более равномерно.
Важно постепенное возвращение к движению. Длительный покой, наоборот, может усиливать скованность и поддерживать болевой цикл. В остром периоде могут использоваться обезболивающие средства, тепловые процедуры или мануальные техники, но они играют вспомогательную роль. В подавляющем большинстве случаев ключевым фактором восстановления является активная стратегия — движение, контроль нагрузки и регулярные упражнения.
Главный вывод
Фасеточный синдром — распространённая и часто недооценённая причина боли в позвоночнике, особенно когда на снимках нет выраженной грыжи. Он связан с раздражением небольших суставов, которые ежедневно участвуют в движении и стабилизации позвоночника.
Хотя симптомы могут быть неприятными и пугающими, прогноз обычно благоприятный. В отличие от многих других состояний, здесь редко требуется агрессивное лечение. Восстановление чаще всего достигается за счёт грамотной физической активности и постепенного возвращения к нормальной подвижности.
Проще говоря, в большинстве случаев позвоночник болит не потому, что «сломался», а потому что суставы и окружающие ткани временно перегружены и чувствительны. И именно движение — а не покой — становится главным инструментом возвращения к нормальной жизни.
Источники:
Curtis L, Dua A, Shah N, et al. Facet Joint Disease
Perolat, R., Kastler, A., Nicot, B. et al. Facet joint syndrome: from diagnosis to interventional management. Insights Imaging 9, 773–789 (2018)
Yoo YM, Kim KH. Facet joint disorders: from diagnosis to treatment. Korean J Pain. 2024 Jan 1;37(1):3-12
Du R, Xu G, Bai X, Li Z. Facet Joint Syndrome: Pathophysiology, Diagnosis, and Treatment. J Pain Res. 2022 Nov 30;15:3689-3710
Maas ET, Juch JN, Ostelo RW, Groeneweg JG, Kallewaard JW, Koes BW, Verhagen AP, Huygen FJ, van Tulder MW. Systematic review of patient history and physical examination to diagnose chronic low back pain originating from the facet joints. Eur J Pain. 2017 Mar;21(3):403-414

(1)(2)(3)(2).png&w=1536&q=75)


